PATOLOGIE OCULARI
VIZI DI REFRAZIONE
I raggi luminosi che attraversano il nostro occhio incontrano nel loro cammino delle superfici con capacità ottica (cornea, umore acqueo, cristallino, vitreo), capaci dunque di alterare il loro tragitto prima di arrivare alla retina. Dalla retina partono dei prolungamenti che, attraverso collegamenti con altre cellule, portano lo stimolo visivo fino al cervello. Perché possiamo vedere gli oggetti quindi, tutte le strutture, oculari e cerebrali, devono essere integre.
L’occhio normale (emmetrope) focalizza sulla retina le immagini provenienti dall’infinito o comunque da oltre 5 metri. Un occhio il cui potere di refrazione non consente di focalizzare le immagini sul piano retinico è detto ametrope. Le ametropie, o vizi di refrazione, sono tre: miopia e ipermetropia (difetti sferici), astigmatismo (difetto cilindrico); talvolta i difetti sferici si combinano con quelli cilindrici nelle ametropie composte.
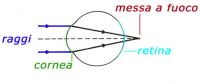
MIOPIA
Si tratta di un difetto di messa a fuoco in un occhio che ha un eccessivo potere ottico, spesso per un aumentata lunghezza dell’occhio (miopia assiale), o per un aumento della curvatura della cornea o del cristallino o per alterazioni del potere refrattivo del cristallino (miopia d’indice). I raggi luminosi provenienti da un oggetto vengono messi a fuoco prima di raggiungere la retina: da ciò i soggetti miopi vedono chiaramente gli oggetti vicini ma hanno una visione sfocata per lontano. La miopia elevata può associarsi ad alterazioni degenerative dell’occhio, specialmente a carico della retina. E’ corretta da lenti negative (a tempiale o a contatto) o con chirurgia refrattiva.
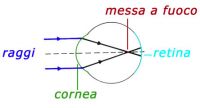
IPERMETROPIA
E’ un difetto refrattivo di in cui occhio con ridotto potere diottrico; ciò è dovuto molto spesso ad una ridotta lunghezza oculare, altre volte ad una cornea piatta o ancora ad alterazione del potere diottrico del cristallino (diabete, afachia). I raggi luminosi provenienti da un oggetto penetrano all’interno dell’occhio e colpiscono la retina prima che essi siano stati messi a fuoco correttamente ( il vero fuoco dovrebbe essere “dietro la retina”). Le persone ipermetropi possono vedere bene a distanza solo se sforzano la messa a fuoco (accomodazione) rispetto ad occhio con un potere ottico normale; tale sforzo spesso comporta sintomi di affaticamento quale mal di testa. Finché il paziente è giovane riesce a compensare questo difetto con l’accomodazione e pertanto l’ipermetropia rimane a lungo asintomatica e nascosta. La visione per vicino può essere offuscata, poiché richiede uno sforzo di messa a fuoco superiore.
Si corregge aggiungendo lenti positive (con occhiali o lenti a contatto) o con la chirurgia refrattiva.
ASTISMATISMO
E’ un difetto di vista determinato da una curvatura diseguale nei vari meridiani corneali; la cornea non ha più una forma sferica, ma ovoidale e per questo motivo l'immagine dell'oggetto osservato non viene focalizzato su un solo punto della retina ma su diversi punti. Ciò comporta una scarsa e imprecisa visione sia da lontano che da vicino. L'astigmatismo "regolare" è una deformazione della cornea probabilmente congenita, mentre quello "irregolare" è dovuto a cambiamenti patologici della cornea, per esempio a causa di cicatrici a seguito di ferite, infezioni o un'estrema convessità della cornea. L'astigmatismo si può associare a miopia o a ipermetropia, condizionando ancora di più la vista. Esso viene corretto mediante l’uso di lenti toriche o cilindriche o mediante chirurgia refrattiva.
PRESBIOPIA
E’ determinato dalla riduzione della capacità dell’occhio di mettere a fuoco per vicino per la perdita dell’elasticità del cristallino e/o perdita della funzionalità della muscolatura ciliare. Essa è legata all’età e compare solitamente dopo i 40 anni. La presbiopia non è un vero difetto di vista, ma rappresenta la fisiologica e naturale evoluzione dell’occhio negli anni. Se è presente un difetto di vista, succedono cose diverse: chi è miope, vede meglio da vicino levando gli occhiali; chi è ipermetrope di solito si accorge prima della presbiopia, poiché sottopone il suo occhio ad un sforzo eccessivo anche per lontano. Si corregge con occhiali o, durante la chirurgia della cataratta, mediante l’inserimento di un cristallino artificiale multifocale.
LA CATARATTA
La cataratta è l’opacizzazione del cristallino. Questa condizione è legata ad un invecchiamento del cristallino e colpisce generalmente i soggetti oltre i 50 anni di età. Determina annebbiamento visivo e riduzione della capacità visiva che sono progressive; alcuni soggetti lamentano abbagliamento, soprattutto in condizioni di forte luminosità e visione doppia. Esistono poi delle forme particolari di cataratta, come quella congenita, legate a malformazioni e/o malattie generali, quella traumatica, dovuta ad un trauma o secondaria, conseguenza di altre malattie. Quando l’opacità aumenta, causa una riduzione nello svolgimento delle attività quotidiane, come la guida. L’unica possibilità attuale di cura è un intervento chirurgico di estrazione. Le tecniche attuali consentono di praticare l’intervento in qualsiasi stadio di evoluzione, e non è pertanto necessario aspettare che la cataratta “ maturi”. La tecnica attuale di estrazione della cataratta è nota come facoemulsificazione. Essa utilizza strumenti che emettono onde ad ultrasuoni in grado di frammentare ed aspirare la cataratta. Gli strumenti vengono inseriti attraverso una piccola incisione corneale. Successivamente si inseriscono delle lentine artificiali, il cui impianto è permanente, non si deve sostituire dopo tempo, è perfettamente tollerato dall'occhio e non determina alcuna reazione di "rigetto". La tecnologia mette a disposizione cristallini artificiali per ogni necessità: accanto alle lentine intraoculari “standard” esistono delle lentine definite “premium”, che si differenziano per qualità dei materiali, disegno, possibilità di correzione di difetti complessi (come l’astigmatismo), presenza di filtri di protezione per la retina, etc. L’intervento viene eseguito in anestesia locale. Se la cataratta è presente in entrambi gli occhi, l’intervento verrà eseguito separatamente, a distanza di qualche settimana. Viene eseguito in regime ambulatoriale, cioè il paziente torna a casa subito dopo l’intervento, senza necessità di ricovero.
GLAUCOMA
Con il termine glaucoma di intende un gruppo di malattie caratterizzato da una sofferenza del nervo ottico (otticopatia glaucomatosa) che comporta perdita delle fibre nervose e danni progressivi al campo visivo, dalla periferia verso il centro. E’ una delle più comuni cause di perdita della vista, che però può essere evitata o ridotta mediante visite, accertamenti preventivi e cure adeguate.
Il principale fattore di rischio è l’aumentata pressione intraoculare. Altri fattori di rischio sono l’età (i soggetti anziani hanno maggiore incidenza della malattia), la familiarità, la miopia superiore alle 4 diottrie, patologie vascolari e in particolari fenomeni di vasospasmo o l’ipotensione sistemica (diastolica). I fattori di rischio concorrono ognuno in maniera diversa a provocare una “vulnerabilità” del nervo ottico al danno glaucoma toso, che pertanto si può sviluppare con qualsiasi valore di tensione oculare.
Le caratteristiche principali della malattia sono:
- escavazione aumentata della papilla ottica, dovuta alla perdita di fibre nervose che formano il nervo ottico
- riduzione del campo visivo, che si traduce nella riduzione della capacità di vedere oggetti o persone che si trovano fuori dal punto di fissazione
- aumento della pressione intraoculare (> 21 mmHg)
Si distinguono diversi tipi di glaucoma:
Glaucoma ad angolo aperto. E’ il tipo di glaucoma più frequente. E’ causato da un progressivo ostacolo al deflusso dell’umore acqueo dall’occhio, nonostante le strutture preposte (l’angolo irido-corneale) siano aperte, cioè non presentino alterazioni anatomiche che ne impediscano il funzionamento. Non determina sintomi ed è progressivo, causando pertanto in maniera asintomatica e non dolorosa la perdita graduale ed irreversibile del visus.
Glaucoma ad angolo chiuso. L’aumento della pressione intraoculare è elevato a causa dell’ostacolo al deflusso dell’umore acqueo a livello dell’angolo irido-corneale, che si presenta chiuso. Esso può insorgere in maniera acuta (provocando dolore e improvviso calo del visus) o in maniera cronica, come esito di attacchi ripetuti di chiusura dell’angolo nel corso del tempo.
Glaucoma a bassa pressione (o a pressione normale). Si tratta di un tipo di glaucoma ad angolo aperto caratterizzato da danni al nervo ottico (aumento dell’escavazione papillare e alterazioni al campo visivo), ma senza il riscontro di un valore elevato della pressione intraoculare o addirittura con valori bassi.
Glaucoma congenito. E’ causato da un anomalo sviluppo dell’angolo irido-corneale, con malformazioni che ostacolano il deflusso dell’umore acqueo. I sintomi classici sono rappresentati da sensibilità alla luce (fotofobia), lacrimazione e ammiccamento incontrollabile (blefarospasmo), che accompagnano la presenza di occhi ingranditi e lievemente opacati (a causa della sofferenza corneale).
Glaucoma secondario. Gruppo di patologie caratterizzate dall’aumento della pressione intraoculare per una aumentata resistenza all’eliminazione dell’umore acqueo provocato da diverse malattie.
Nel caso del glaucoma neovascolare ad esempio (che si verifica in seguito a trombosi venosa o diabete), la presenza di un tessuto anomalo composto da vasi sanguigni e tessuto fibroso che ricopre le strutture angolari, causa un ostacolo al deflusso dell’umore acqueo.
DIAGNOSI
Durante una visita oculistica accurata, viene misurata la pressione intraoculare mediante l’uso di tonometri. Il tonometro di Goldmann è l’apparecchio di riferimento per la misurazione di questo dato. E’ importante dopo i 40 anni sottoporsi regolarmente alla tonometria. Al riscontro di una pressione intraoculare più elevata rispetto al valore ritenuto entro i limiti normali (18 mmHg), si esegue la pachimetria corneale, cioè la misura dello spessore della cornea. Infatti se il tessuto cornea è più spesso rispetto al valore standard al quale è stato tarato il tonometro (550 µm), il valore della pressione intraoculare misurata sarà sovrastimata. Oltre alla singola misurazione si può eseguire la tonometria in diversi momenti della giornata (h8-h12-h16-h19), cioè una curva tonometrica, per stabilire
Durante la visita oculistica viene valutato l’aspetto del nervo ottico e in particolare si esamina l’escavazione papillare, cioè la parte chiara della papilla del nervo ottico, che rappresenta una zona priva delle fibre nervose che compongono il nervo.
Al sospetto di un danno si sottopone il soggetto ad altri esami, il campo visivo computerizzato e l’esame OCT.
Il campo visivo computerizzato è un esame che consente di visualizzare l’estensione del campo visivo oculare e che serve per individuare eventuali danni al nervo ottico, che si manifestano come zone di “ombra” nel campo visivo. Esso viene eseguito periodicamente anche nel follow-up di casi conclamati di glaucoma.
L’esame OCT del nervo ottico permette di analizzare l’aspetto anatomico della papilla ottica, misurando il particolare lo spessore delle fibre nervose papillare. I dati ottenuti con l’OCT spesso dimostrano, in maniera più precoce rispetto all’esame del campo visivo, i danni glaucomatosi al nervo ottico.
TERAPIA
Il glaucoma, se non curato, conduce a deficit irreversibili della funzione visiva. Tuttavia esiste una terapia, medica, laser o chirurgica, che stabilizza nella maggior parte dei casi la condizione, impedendo la progressione dei danni.
La terapia medica prevede l’instillazione di colliri ipotonizzanti, anche multipli; a volte si associa l’assunzione di farmaci per via sistemica e/o integratori che migliorano la resistenza del nervo ottico. La terapia è cronica e quindi i colliri devono essere instillati in maniera costante. Molti casi di insuccesso, e quindi di progressione della malattia, derivano da una scarsa aderenza alla terapia da parte del malato e/o alla mancanza di controlli regolari e periodici.
La terapia con colliri ipotonizzanti può essere associata ad effetti generali e locali fastidiosi, che devono essere riferiti al medico oculista.
In alcuni casi si può ricorrere alla terapia laser, quando la terapia medica non è efficace e/o tollerata.
Nel caso del glaucoma cronico ad angolo aperto si esegue una trabeculoplastica laser: esso consiste nella creazione di piccole e multiple aperture a carico del trabecolato per ridurre la resistenza al deflusso dell’umore acqueo. La procedura non è efficace in tutti i casi e non ha un effetto duraturo, ma consente di allontanare il momento chirurgico e di ridurre la terapia medica. Inoltre va eseguito ambulatorialmente, è indolore ed ha rarissimi effetti collaterali.
Quando tutte le altre terapie non sono risultate efficaci o hanno perso la loro efficacia, si ricorre alla chirurgia. Esistono diversi tipi di interventi; il più frequentemente praticato si chiama trabeculectomia e consiste nel rimuovere una parte del trabecolato per creare una più facile via di uscita per l’umore acqueo.